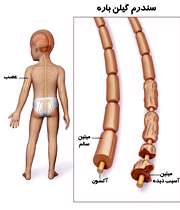
سندرم گیلن باره چیست؟
سندرم
گیلن باره (Guillain-Barré syndrome) اختلال نادری است که در اثر حمله
سیستم ایمنی بدن به اعصاب محیطی ایجاد می شود. به دنبال این حمله، احساس
ضعف در ماهیچه ها، بی حسی، گزگز و گاهی اوقات فلجی دیده می شود.
در این بیماری سیستم ایمنی بدن به اعصاب حمله میکند که باعث ضعف بدن و مشکلات حسی میشود.
سوزش
و حالت خواب رفتگی ناگهانی در پا و انتقال این حس در نقاط مختلف بدن یکی
از علایم بارز این بیماری است که ممکن است با حسی در پا و همراه با ضعف
عضلانی بدن رخ دهد.
این بیماری بیشتر در سنین 30 تا 40 سالگی دیده شده است، ولی ممکن است در هر سنی اتفاق بیفتد.
این
بیماری مزمن نیست و با یک دوره دارویی قابل درمان است که در صورت درمان
نشدن به موقع ممکن است مشکل تنفسی ایجاد کرده و بدن را بسیار ضعیف کند.
علل گیلن باره
علت این بیماری هنوز به روشنی مشخص نیست، ولی معمولا بعد از یک عفونت ویروسی مانند سرماخوردگی و یا آنفلوانزا اتفاق می افتد.
دلیلش
میتواند این باشد که سیستم ایمنی بدن برای مبارزه با عفونت به شدت تلاش
میکند و ممکن است که در این میان به صورت اشتباهی به سلولهای عصبی خودی
حمله کند.
همچنین بعد از عفونت یک باکتری به نام
کامپیلوباکتر هم ممکن است بیماری بروز نماید. عفونت با کامپیلوباکتر ممکن
است بعد از خوردن آب آلوده یا غذای نپخته (مخصوصا مرغ و ماهی و...) رخ
دهد.
بعضی موارد ممکن است علایم گیلن باره بعد از اعمال جراحی اتفاق بیفتد.
گاهی هم هیچ گونه عامل شناخته شده ای وجود ندارد، اما در همه موارد ذکر شده به طور حتم اختلال در عملکرد سیستم ایمنی بدن وجود دارد.
گاهی اوقات ضعف آن قدر شدید است که بیمار اصلا قادر به راه رفتن نیست و همچنین ممکن است به فلجی کامل بدن منجر شود
علایم گیلن باره نشانه های گیلن باره معمولا با بی حسی و ضعف در پاها شروع می شود (ممکن است شما احساس گزگز شدن داشته باشید).
نشانه
ها اغلب در عرض مدت کمی حدود چند روز یا چند هفته به قسمت های بالایی بدن
کشیده می شود و بازوها و اندام فوقانی ضعیف و بی حس می شوند.
گاهی اوقات ضعف آن قدر شدید است که بیمار اصلا قادر به راه رفتن نیست و همچنین ممکن است به فلجی کامل بدن منجر شود.
همچنین ممکن است بیمار در نفس کشیدن دچار مشکل شود.
تشخیص گیلن باره
پزشک با دیدن علائمی مثل ضعف یا مورمور شدن پاها به بیماری گیلن باره شک میکند.
بعد از آن آزمایشاتی مانند گرفتن مایع مغزی- نخاعی از قمست پشت انجام خواهد داد.
دو
آزمایش دیگر هم انجام میشود که شامل بررسی الکترونیکی عضله و آزمایش سرعت
هدایت عصب است. این آزمایشها برای بررسی نحوه ارسال پیغام از طریق اعصاب
به دستها و پاها انجام میشوند.
درمان گیلن باره
گلین باره درمان قطعی ندارد، اما راه هایی وجود دارد که علائم را بهبود می بخشد :
الف) ایمنوگلوبولین درمانی: این دارو از جنس پروتئین است و از سیستم ایمنی در برابر حملات آنتی بادی های مهاجم محافظت می کند.
ب) پلاسما فرزیس:
دستگاهی به بدن شما وصل می شود که خون به درون آن کشیده می شود و آنتی
بادی های حمله کننده به اعصاب بدینوسیله از خون جدا می شوند. این آنتی بادی
ها، پروتئین هایی هستند که در خون وجود دارند و باعث حمله به سیستم ایمنی
بدن می شوند.
بیمار مبتلا به سندروم گیلن باره نیاز دارد
که چند روز تا چند هفته در بیمارستان بماند. زمان بستری ماندن در بیمارستان
به شدت بیماری و مقدار مراقبتهایی که بیمار احتیاج دارد، بستگی دارد.
در
موارد پیشرفته بیماری ممکن است فرد قادر به خوردن از راه دهان نباشد که
برای او لوله بینی - معدی می گذارند و از طریق لوله به او غذا داده می شود.
رژیم غذایی بیمار باید پرکالری و پر پروتئین باشد تا قدرت عضلاتی او حفظ و بازسازی شود.
ممکن است غذا با حجم کم و در دفعات زیاد برای بیمار تجویز شود.
در زمان بستری بودن در بیمارستان، اگر ضعف عضلات تنفسی موجب اختلال تنفس در فرد شود، ممکن است به دستگاه تنفس مصنوعی نیاز پیدا کند.
ممکن است برای کمک به حفظ قدرت و انعطاف پذیری عضلات، فیزیوتراپی برای فرد انجام شود.
علاوه بر موارد فوق از داروهای زیر برحسب نیاز و به منظور تسکین علایم استفاده می شود :
- کورتون که التهاب و تورم اعصاب را کاهش می دهد.
- سرکوب کننده ایمنی مانند آزارام یا سایتوکسان که در مرحله حاد بیماری تجویز می شود.
- مسکن ها و ضد درد ها
- سایر داروها مانند کاربامازپین
فیزیوتراپی میتواند در قوی شدن عضلات و یادگیری دوباره راه رفتن و حرکت دادن ماهیچههای بدن به بیمار کمک کند
روند بیماری گیلن باره این بیماری سه مرحله حاد، نقاهت و بهبودی دارد.
معمولا افراد مبتلا به گیلن باره بهبود می یابند، اما ممکن است زمان زیادی طول بکشد.
در
اکثر افراد، ضعف در طی 2 تا 3 هفته بدتر شده و سپس شروع به بهتر شدن می
کند و بعد از مدتی به طور کامل از بین می رود. اگرچه بهبودی کامل ممکن است
تا دو سال طول بکشد.
بعضی افراد تا ماه ها ضعف دارند و در موارد کمی، این ضعف تا سال ها باقی می ماند، بعضی دیگر هم هرگز قدرت عضلاتشان بر نمی گردد.
گاهی اوقات این بیماری بعد از اولین حمله دوباره عود می کند.
بعضی
وقتها بیمار نیاز دارد که مدتی با صندلی چرخدار یا با کمک عصا راه برود
تا این که دوباره عضلاتش قوی شده و بتواند به راحتی و بدون نیاز به کمک،
قدم بردارد.
فیزیوتراپی
میتواند در قوی شدن عضلات و یادگیری دوباره راه رفتن و حرکت دادن
ماهیچههای بدن به بیمار کمک کند. فیزیوتراپیست برنامهای برای تمرین و
ورزش به شخص بیمار آموزش میدهد تا در به دست آوردن دوباره سلامتی به او
کمک کند.
کودکی که دوره درمان سندروم گیلن باره را
میگذراند، ممکن است احساس غمگینی، عصبانیت، بیهودگی یا همه اینها را
داشته باشد. مشورت با یک درمانگر یا مشاور میتواند در کنترل احساسات و
خشمهای روحی به کودک کمک کند. خانواده و دوستان هم میتوانند با حمایت و
درک کودک بیمار به او کمک کرده و اسباب خوشحالی او را فراهم کنند تا این که
به بهبودی کامل برسد.
نحوه مراقبت از خود
- از مصرف سیگار و الکل خودداری کنید.
- با دقت توصیه های پزشک را دنبال کنید.
- داروی خود را صحیح و سر وقت مصرف کنید.
- اگر فیزیوتراپی می شوید، به دقت ورزش های فیزیوتراپی را انجام دهید تا عضلاتتان دوباره انعطاف پذیر و قدرتمند شود.
- مشاوره با یک روانشناس به سازگاری شما با شرایط بیماری و کیفیت زندگی مطلوب کمک می کند.
فرآوری: نیره ولدخانی
بخش سلامت تبیان
منابع:
سایت بیمارستان نمازی شیراز- سحر پرتو ، کارشناس پرستاری
فارس - سیدمحمد سلاجقه، متخصص مغز و اعصاب
هفت سیب - مستانه زاده رفیع


 به نام يكتا خالق هستي
به نام يكتا خالق هستي